 |
 |

Pages du praticien
Ce patient adulte présente-t-il une arthrite septique?
Mary E. Margaretten, MD;
Jeffrey Kohlwes, MD, MPH;
Dan Moore, PhD;
Stephen Bent, MD
RÉSUMÉ
 |  |
Contexte Chez les patients présentant une douleur et une
tuméfaction articulaires aiguës, la rapidité du diagnostic
et du traitement, en cas d'arthrite septique, peuvent substantiellement
réduire la morbidité et la mortalité.
Objectif Analyser l'exactitude et la précision de
l'évaluation clinique dans le diagnostic de l'arthrite
bactérienne non gonococcique.
Sources de données Recherches structurées sur PubMed
et EMBASE (de 1966 à janvier 2007), limitées aux études
chez l'homme de langue anglaise, à l'aide des termes MeSH suivants:
arthrite, infectieux, examen physique, interrogatoire, tests diagnostiques, et
sensibilité et spécificité.
Sélection des études Les études étaient
incluses si elles contenaient des données initiales sur l'exactitude ou
la précision des items de l'interrogatoire, de l'examen physique, ou
des données biologiques du sérum ou du liquide synovial, pour le
diagnostic d'arthrite septique.
Extraction des données Trois auteurs ont extrait
indépendamment les données des études incluses.
Synthèse des données Quatorze études incluant 6
242 patients, dont 653 répondaient aux critères de
référence pour le diagnostic d'arthrite septique, remplissaient
tous les critères d'inclusion. Deux études ont analysé
les facteurs de risque et conclu que l'âge, le diabète
sucré, la polyarthrite rhumatoïde, la chirurgie articulaire, la
prothèse de hanche ou du genou, l'infection cutanée, et
l'infection à VIH-1 (virus de l'immunodéficience humaine de type
1), augmentaient significativement la probabilité d'arthrite septique.
La douleur articulaire (sensibilité, 85 %; intervalle de confiance [IC]
à 95 %, 78 %-90 %), une histoire de tuméfaction articulaire
(sensibilité, 78 %; IC 95 %, 71 %-85 %), et la fièvre
(sensibilité, 57 %; IC 95 %, 52 %-62 %), étaient les seuls
facteurs observés chez plus de 50 % des patients. Les sueurs
(sensibilité, 27 %; IC 95 %, 20 %-34 %) et les frissons
(sensibilité, 19 %; IC 95 %, 15 %-24 %) sont des signes moins
fréquents dans l'arthrite septique. Sur l'ensemble des résultats
biologiques facilement accessibles au clinicien, les 2 plus puissants
étaient le nombre de leucocytes et le pourcentage de
polynucléaires dans le liquide synovial obtenu par
arthrocentèse. Le rapport de vraisemblance (RV) global augmentait
parallèlement à l'accroissement du nombre de leucocytes dans le
liquide synovial (leucocytes < 25 000/µL: RV, 0,32; IC 95 %, 0,23-0,43;
leucocytes? 25 000/µL: RV, 2,9; IC 95 %, 2,5-3,4; leucocytes > 50
000/µL: RV, 7,7; IC 95 %, 5,7-11,0; et leucocytes > 100 000/µL: RV,
28,0; IC 95 %, 12,0-66,0). Sur le même prélèvement de
liquide synovial, un taux de polynucléaires d'au moins 90 %
suggérait une arthrite septique avec un RV de 3,4 (IC 95 %, 2,8-4,2),
tandis qu'un taux de polynucléaires de moins de 90 % réduisait
cette probabilité (RV, 0,34; IC 95 %, 0,25-0,47).
Conclusions Les résultats cliniques permettent d'identifier
les patients avec arthrite mono-articulaire périphérique
susceptibles de présenter une arthrite septique. Cependant, la
détermination du nombre de leucocytes et du pourcentage de
polynucléaires dans le liquide synovial, prélevé par
arthrocentèse, est nécessaire pour évaluer la
probabilité d'arthrite septique avant que les résultats de la
coloration de Gram et de la mise en culture soient connus.
JAMA.
2007;297:1478-1488
CAS CLINIQUES
Cas n°1
Une femme de 48 ans avec un antécédent de polyarthrite
rhumatoïde, ayant suivi un traitement par faible dose de predni-sone
à long terme, se présente au service des urgences avec une
histoire de 2 jours de tuméfaction et de rougeur du genou gauche, qui
est douloureux au toucher. Elle ne rapporte aucun antécédent de
tuméfaction du genou, ni de traumatisme ou de chirurgie du genou
récents, pas plus que d'usage de substances illicites, de rash,
d'uvéite ou de comportement sexuel à risque. À l'examen,
elle est afébrile et présente un épanchement au genou
gauche. Son taux de leucocytes périphériques est de 11 000/µL
et sa vitesse de sédimentation globulaire (VS) de 55 mm/h. Une
arthrocentèse est effectuée, et les premiers résultats
biologiques montrent une coloration de Gram négative, un taux de
leucocytes de 48 000/µL dans le liquide synovial, et les résultats
de la culture du liquide sont en attente. Quelle est la probabilité
d'arthrite septique chez cette patiente?
Cas n°2
Un homme de 81 ans, avec un diabète sucré
contrôlé par le régime et une hypertension, se
présente en consultation de médecine générale avec
une cheville gauche douloureuse. Il rapporte des difficultés à
la marche depuis deux jours et une extrême sensibilité au
toucher. Lors de précédentes douleurs à la cheville, il
avait reçu un diagnostic de goutte. À l'examen, il a une
température de 38,2°C. À l'inspection visuelle, un
érythème et une tuméfaction sur la face
postérieure de la moitié du pied et de la cheville sont
observés. La pression directe sur la cheville confirme l'extrême
sensibilité et le gonflement. Quel est le bénéfice de
l'arthrocentèse dans la détection de l'arthrite septique chez ce
patient avec présomption de goutte?
POURQUOI LE DIAGNOSTIC D'ARTHRITE SEPTIQUE EST-IL IMPORTANT?
Les infections, les maladies d'origine microcristalline, l'arthrose, les
trauma-tismes, et diverses maladies systémiques peuvent produire une
tuméfaction et une douleur des articulations
périphériques. L'arthrite bactérienne non gonococcique,
qui représente sans doute le type d'arthrite aiguë le plus
dangereux et le plus destructeur, constitue l'objet de cette revue. Il est
important de distinguer rapidement l'arthrite septique non gonococcique des
autres causes de mono-arthrite, parce qu'elle peut être
dévasta-trice. Dans les quelques jours suivant son apparition, elle
induit une destruction
cartilagineuse.1,2
Le taux de mortalité lié à l'arthrite septique en milieu
hospitalier varie de 7 % à 15 %, malgré le recours aux
antibiotiques.3-8
L'incidence d'arthrite bactérienne serait de 5,7 à 9 par 100 000
personnes-années en Scandinavie et en Australie, et de 1 sur 49 000 par
100 000 personnes-années en Angleterre, avec une incidence
majorée chez les patients avec polyarthrite rhumatoïde et
prothèse
articulaire.6,9,10
Si les patients avec polyar-thrite rhumatoïde ou prothèse
articulaire présentent un risque majoré d'arthrite septique, la
distinction entre l'infection et les arthrites sous-jacentes constitue une
problématique et une urgence diagnostiques.
Bien que l'arthrite gonococcique soit la plus fréquente des
arthrites
infectieuses,11
elle génère une moindre morbidité et présente un
tableau clinique différent. L'arthrite gonococcique affecte 2 à
3 fois plus fréquemment les femmes que les hommes, et est souvent
associée à une ténosynovite
migratrice.12
La coloration de Gram du liquide synovial est positive chez moins de 10 % des
patients, et la culture se révèle souvent
négative.13
Dans la mesure où la réponse au traitement est
généralement rapide et complète dans cette forme
d'arthrite infectieuse, elle est beaucoup moins destructrice que l'arthrite
non
gonococcique.14
Face à un patient présentant une articulation douloureuse et
tuméfiée, un clinicien doit évaluer avec précision
la probabilité d'arthrite septique. Cette probabilité permet de
guider le médecin dans la réalisation de tests diagnostiques
complémentaires et dans la prise en charge. L'objectif de notre
étude était de déterminer la valeur diagnostique de
l'interrogatoire, de l'examen physique, et des analyses biologiques de routine
dans l'identification des patients avec arthrite septique. Nous incluons les
résultats des analyses biologiques de routine qui sont rapidement
disponibles, dans la mesure où ils doivent être
interprétés à la lueur des observations cliniques.
Pathogenèse
Dans un premier temps, les bactéries pénètrent dans
l'articulation et se déposent dans la membrane synoviale, ce qui
produit une réponse inflammatoire aiguë. Le tissu synovial n'est
pas délimité par une membrane basale. En conséquence, les
organismes bactériens peuvent facilement pénétrer dans le
liquide synovial et produire l'articulation purulente caractéristique.
Tout pathogène microbien peut provoquer une arthrite septique, bien que
les staphylocoques et les streptocoques soient les plus communs des isolats
bactériens non
gonococciques.3,5,6,8,15,16
Dans la majorité des cas, l'arthrite septique est mono-articulaire et
survient le plus souvent dans les grandes articulations
périphériques, comme le genou qui représente environ 50 %
des
cas.17,18
Le diagnostic d'arthrose septique non gonococcique est confirmé par la
positivité de la coloration de Gram ou de la culture du liquide
synovial.
Tableau clinique
De nombreuses pathologies, incluant l'arthrite microcristalline et les
maladie systémiques comme la polyarthrite rhumatoïde, peuvent se
présenter avec de la fièvre associée à une
tuméfaction, une douleur et une raideur
articulaires,2,12,19-23
ressemblant au tableau clinique de l'arthrite septique. Le diagnostic
différentiel de l'arthrite mono-articulaire aiguë est
présenté dans l'Encadré 1. Plusieurs
caractéristiques historiques, symptômes et signes cliniques ont
été associés à l'arthrite septique aiguë et
pourraient constituer des tests analytiques utiles; cependant, leur valeur
diagnostique n'a pas été établie. Le tableau classique de
l'arthrite septique est une articulation fortement douloureuse et
tuméfiée, avec une limitation de l'amplitude fonctionnelle. Les
frissons et la fièvre sont fréquents, mais peuvent être
absents. Lorsqu'une arthrite septique est suspectée, une
arthrocentèse doit obligatoirement être réalisée.
En présence de cellulite sus-jacente, le médecin doit effectuer
l'arthrocentèse en essayant d'éviter de ponctionner la peau
infectée. Certains cliniciens prônent la réalisation de
l'arthrocentèse par la zone cellulitique si aucune autre approche n'est
possible. Le liquide synovial doit être soumis à une
numération et formule leucocytaire, une coloration de Gram et une mise
en culture, pour confirmer le diagnostic et permettre d'orienter le
traitement. Au stade précoce de la maladie, les radiographies sont
généralement normales ou non
spécifiques.24
Les modifications liées à l'arthrite septique sont
également imprécises en imagerie par résonance
magnétique et peuvent être observées dans des
arthropathies inflammatoires non
infectieuses.25
| Encadré 1. Diagnostic différentiel de la monoarthrite
aiguë*
Infection (bactérienne, fongique, mycobactérienne, virale,
à spirochète)
Polyarthrite rhumatoïde
Goutte
Pseudogoutte
Arthropathie à apatite
Arthrite réactionnelle
Lupus érythémateux disséminé
Maladie de Lyme
Drépanocytose
Amylose du dialysé
Synovite transitoire de la hanche
Synovite à piquant après piqûre d'épine
végétale
Carcinome métastatique
Synovite villonodulaire pigmentée
Hémarthrose
Arthropathie neuropathique
Arthrose
Lésion intra-articulaire (fracture, déchirure du
ménisque, ostéonécrose)
*D'après Klippel et
coll.18
|
|
| Encadré 2. Critères prédéfinis de
qualité des données dans les études primaires
Qualité de l'étude
Score 1: L'étude inclut des patients consécutifs ayant des
résultats de tests négatifs et positifs. Absence d'application
de critères cliniques établis pour l'arthrite septique dans les
critères d'inclusion. Patients devant avoir une culture et une
coloration de Gram du liquide synovial positives, une hémoculture
positive, ou une réponse clinique aux antibiotiques, pour être
classifiés comme présentant une arthrite septique.
Score 2: L'étude inclut des patients consécutifs avec des
résultats négatifs et positifs. Les patients sont
classifiés en fonction de la présence de critères
cliniques établis prédéfinis et d'une culture et d'une
coloration de Gram du liquide synovial positives, d'une hémoculture
positive, ou d'une réponse clinique aux antibiotiques.
Score 3: Étude d'un échantillon non consécutif de
patients avec des résultats de tests négatifs et positifs.
Patients devant présenter une culture et une coloration de Gram du
liquide synovial positives, une hémoculture positive, ou une
réponse clinique aux antibiotiques, pour être classifiés
comme présentant une arthrite septique.
Score 4: Série de patients consécutifs avec arthrite septique
objectivée par culture du liquide synovial, coloration de Gram, ou
réponse clinique aux antibiotiques.
Score 5: Échantillon aléatoire de patients avec un diagnostic
clinique d'arthrite septique. Pas d'utilisation de critères
définis. Patients devant présenter une culture et une coloration
de Gram du liquide synovial positives, une hémoculture positive, ou une
réponse clinique aux antibiotiques, pour être classifiés
comme présentant une arthrite septique.
Niveau de preuve
Niveau I: Comparaison en aveugle et indépendante des signes ou
symptômes avec une mesure de référence, dans un grand
nombre (> 50) de patients consécutifs suspectés d'avoir une
arthrite septique.
Niveau II: Comparaison en aveugle et indépendante des signes ou
symptômes avec une mesure de référence, dans un petit
nombre (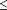 50) de patients consécutifs suspectés d'avoir une
arthrite septique. 50) de patients consécutifs suspectés d'avoir une
arthrite septique.
Niveau III: Comparaison en aveugle et indépendante des signes ou
symptômes avec une mesure de référence chez des patients
non consécutifs OU des patients connus pour avoir une arthrite
septique.
Niveau IV: Comparaison non indépendante des signes ou
symptômes avec une mesure de référence dans un
échantillon de patients ayant manifestement une arthrite septique plus,
éventuellement, des individus en bonne santé.
Niveau V: Comparaison non indépendante des signes ou symptômes
avec une mesure de référence de validité incertaine
(pouvant même intégrer le résultat des signes et
symptômes dans sa définition) dans un échantillon de
patients plus, éventuellement, des individus en bonne santé.
|
|
MÉTHODES
Stratégie de recherche et revue de la littérature de qualité
Nous avons effectué une recherche dans la littérature
médicale de langue anglaise, de 1966 à janvier 2007, pour
identifier les articles ayant étudié la valeur diagnostique de
l'interrogatoire, de l'examen médical, et des résultats des
examens biologiques sanguins ou du liquide synovial, pour distinguer
l'arthrite septique d'autres pathologies. La stratégie de recherche a
utilisé les descripteurs MeSH suivants: arthrite, infectieux, examen
physique, interrogatoire, tests diagnostiques, et sensibilité et
spécificité, combinés aux termes MeSH: arthrite,
infectieux ou arthrite, goutteux et liquide synovial, et arthrite, infectieux
ET (risque* [titre/résumé] OU risque*
[MeSH: noexp] OU risque*[MeSH: noexp] OU études de cohorte
[termes MeSH] OU groupe* [mots du titre et du
résumé]; elle a en outre été limitée aux
articles relatifs à la recherche chez l'homme, de langue anglaise. Nous
avons également effectué une recherche sur EMBASE, en utilisant
les mêmes termes MeSH. Enfin, nous avons revu les
références et les citations de ces articles pour identifier
d'autres articles pertinents. La stratégie de recherche complète
est disponible auprès des auteurs sur demande.
Extraction des données
L'un des auteurs (M.E.M.) a tout d'abord trié les titres et les
résumés des résultats de la recherche. Trois des auteurs
(J.K., S.B. et M.E.M.) ont ensuite procédé indépendamment
à l'analyse et à l'extraction des données des articles
identifiés comme pertinents. Les divergences d'évaluation
étaient discutées et résolues par consensus. Les
études étaient incluses si elles décrivaient des patients
se présentant avec une articulation intensément douloureuse et
tuméfiée et contenaient des données initiales sur
l'exactitude et la précision de l'interrogatoire et/ou de l'examen
physique et/ou des données biologiques pour le diagnostic d'arthrite
septique. Nous avons inclus les données biologiques qui étaient
facilement accessibles au médecin soignant, et qui pouvaient ainsi
être utilisées dans la prise de décision clinique. Les
articles étaient exclus s'ils n'incluaient pas une mesure de
référence pour le diagnostic d'arthrite septique. Bien que la
culture du liquide synovial soit considérée comme le test de
référence pour évaluer la présence d'arthrite
septique, elle constitue une référence imparfaite, avec des
sensibilités rapportées de seulement 75 % à 95
%.13 En
conséquence, nous avons également inclus les études qui
utilisaient des mesures de référence comme la coloration de Gram
positive, l'hémoculture positive, l'absence d'organisme isolé en
présence de pus macroscopique recueilli par ponction articulaire, ou la
réponse aux antibiotiques.
Nous avons classifié la qualité des données de chaque
étude par deux méthodes différentes (Encadré 2).
Pour évaluer les symptômes et les signes cliniques d'arthrite
septique, nous avons utilisé des critères incluant les
échantillons consécutifs vs non consécutifs, l'inclusion
de patients avec un diagnostic d'arthrite septique seule vs autre
arthropathie, et la positivité de la culture du liquide synovial, de la
coloration de Gram, et de l'hémoculture, ou une réponse aux
antibiotiques pour tous les patients considérés comme ayant une
arthrite septique non
gonococcique.26
Nous avons également noté la qualité de chaque
étude en utilisation un procédé de classification des
niveaux de preuve utilisé précédemment dans la
série d'articles sur l'examen rationnel (Rational Clinical Examination
series).27
Méthodes statistiques
Les critères d'évaluation primaires de cette étude
étaient les rapports de vraisemblance (RV) de tous les signes et
symptômes utilisés pour différencier l'arthrite septique
des autres causes de douleur ou de tuméfaction articulaires
aiguës. Nous avons utilisé les données des articles
identifiés pour calculer la sensibilité, la
spécificité, et les RV positifs et négatifs, ainsi que
les RV globaux. Le RV positif mesure le potentiel d'un résultat positif
à augmenter les risques de la maladie, et le RV négatif mesure
le potentiel d'un résultat négatif à diminuer le risque
de la maladie. Pour calculer les RV globaux, nous avons utilisé un
modèle à effets aléatoires, un moyen global conservateur
en ce qu'il fournit de larges intervalles de confiance (IC) qui illustrent
l'hétérogénéité des résultats. Le
logiciel Microsoft Excel 2003 (Microsoft Corp., Redmond, Washington) a
été utilisé pour toutes les analyses statistiques. Une
valeur de p < 0,05 était considérée comme
statistiquement significative.
Exactitude des signes et symptômes
Les études utilisaient différentes définitions de la
fièvre, qui variaient dans une fourchette de 37,5°C à
38,0°C et en fonction de sa survenue à la présentation ou
pendant l'hospitalisation. Nous avons défini la fièvre comme
absente ou présente, en fonction de la définition de chaque
article. Les études présentées définissaient un
nombre élevé de leucocytes périphériques comme
étant supérieur à 10 000/µL, une VS
élevée comme étant supérieure à 30 mm/h, et
un taux de protéine C-réactive (CRP) sensiblement
élevé comme étant supérieur à 100 mg/L. La
réduction du taux de glucose dans le liquide synovial était
basée sur les définitions de chaque article; elles variaient
d'un ratio de glucose synovial/sérique de moins de 0,5 ou 0,75,
à un taux de glucose dans le liquide synovial inférieur à
1,5 mmol/mL, ou les deux. Pour convertir le glucose du liquide synovial en
g/dL, diviser par 0,0555.
RÉSULTATS
Les recherches sur PubMed ont identifié 251 articles, et celle
effectuée sur EMBASE a produit 399 articles supplémentaires,
soit un total de 650 articles
(Figure). Les études
étaient jugées non pertinentes si elles n'incluaient pas de
données initiales sur l'exactitude ou la précision de
l'interrogatoire, de l'examen clinique, et/ou des résultats des tests
biologiques de routine pour le diagnostic d'arthrite septique. Six cent dix
huit articles ont été exclus après analyse de leur
résumé, laissant 32 articles dont le texte intégral a
été étudié. Treize études évaluaient
des patients avec des infections articulaires, mais ne fournissaient pas de
données suffisantes; elles n'ont donc pas pu être incluses dans
notre
analyse.5,7,8,10,28-36
Cinq études n'évaluaient pas les examens cliniques
d'intérêt.37-41
Ainsi, les données finales présentées dans le
Tableau 1 sont basées
sur 14 études qui répondaient à tous les critères
d'inclusion3,6,15,42-51
et incluaient 36242 patients, dont 653 avaient reçu un diagnostic
d'arthrite septique. Les études ont été effectuées
entre 1979 et 2003, et variaient en taille de 41 à 4 889 patients.
Cependant, la majorité des patients étaient inclus dans 1
étude42
évaluant les facteurs de risque. Les 7 autres
études43-48
incluaient un total de 1 353 patients, avec une variation de 41 à 362
patients, et examinaient les symptômes, les signes cliniques, les
valeurs biologiques sériques, et le liquide synovial pour le diagnostic
d'arthrite septique. Bien que nous n'ayons pas exclu les études
relatives à l'arthrite gonococcique, la difficulté de confirmer
cette affection par coloration de Gram ou culture (test de
référence) suggérait que seuls quelques-uns de ces
patients étaient inclus dans les études retenues.
|
|

|
|
Figure. Motif d'exclusion des études
|
|
|
|
|

|
|
Tableau1.. Études sur la performance des résultats cliniques dans le
diagnostic d'arthrite septique
|
|
|
La population des 14 études était exclusivement
composée d'adultes, consultant en service de rhumatologie, aux
urgences, ou hospitalisés. Les scores de qualité étaient
relativement faibles, seules 3 études ayant obtenu un score de niveau
1. La plupart des études utilisait une méthode de
référence adéquate.
Prévalence de l'arthrite septique chez les patients avec monoarthrite aiguë
Deux des études étaient prospectives et incluaient des
patients avec douleur et tuméfaction articulaires aiguës, et
étaient donc utiles pour estimer une probabilité pré-test
d'arthrite septique. Dans l'étude prospective de Shmerling et coll,46 8
(8 %) sur 100 patients consécutifs évalués pour 1 douleur
et tuméfaction articulaires ou plus, entre 1987 et 1988, au Beth Israel
Hospital de Boston (Massachussetts), avaient une arthrite septique. Dans
l'étude prospective de Jeng et coll,48 20 (27 %) sur 75 patients se
présentant au service des urgences avec une arthrite aiguë, entre
1993 et 1995 à Taiwan, ont reçu un diagnostic d'arthrite
septique. Ainsi, l'étendue de prévalence rapportée par 2
études prospectives sur l'arthrite septique chez des patients se
présentant avec une tuméfaction et une douleur articulaires
aiguës est de 8 % à 27
%.46,48
Nous rapportons l'estimation de prévalence comme une étendue
plutôt qu'un résumé parce que les risques étaient
significativement différents (test  2, p < 0,001) et
que la population étudiée était issue de 2 contextes
cliniques différents. 2, p < 0,001) et
que la population étudiée était issue de 2 contextes
cliniques différents.
Facteurs de risque d'arthrite septique
Le Tableau 2 présente
les données de sensibilité et de spécificité
extraites, ainsi que les RV positifs et négatifs calculés pour
les facteurs de risque, les signes cliniques et les valeurs biologiques
sériques pour aider au diagnostic d'arthrite septique aiguë. Deux
études examinaient les facteurs de risque pour le diagnostic d'arthrite
septique chez des patients ayant une arthrite inflammatoire aiguë. Une
cohorte
prospective42
des Pays-Bas a trouvé que la probabilité d'arthrite septique
augmentait avec un âge supérieur à 80 ans (RV, 3,5; IC 95
%, 1,8-7,0), un diabète sucré (RV, 2,7; IC 95 %, 1,0-6,9), une
polyarthrite rhumatoïde (RV, 2,5; IC 95 %, 2,0-3,1), une récente
chirurgie articulaire (RV, 6,9; IC 95 %, 3,8-12,0), une prothèse de
hanche ou de genou (RV, 3,1; IC 95 %, 2,0-4,9), une infection cutanée
(RV, 2,8; IC 95 %, 1,7-4,5), et une infection cutanée associée
à une prothèse articulaire (RV, 15,0; IC 95 %, 8,1-28,0). La
seconde
étude,43
une étude cas-témoin menée au Rwanda (dans laquelle la
prévalence d'infection à VIH [virus de l'immunodéficience
humaine] était de 30 %), n'évaluait que la valeur diagnostique
du VIH-1 et a trouvé que l'infection augmentait imperceptiblement la
probabilité d'arthrite septique (RV, 1,7; IC 95 %, 1,0-2,8).
|
|

|
|
Tableau 2.. Rapports de vraisemblance pour les facteurs de risque, les signes cliniques
et les valeurs biologiques sériques
|
|
|
Symptômes d'arthrite septique
Nous n'avons trouvé que 6
études3,6,15,49-51
qui testaient la sensibilité des symptômes dans le diagnostic
d'arthrite septique, et aucune étude évaluant la
spécificité (Tableau
3). La douleur de l'articulation affectée est
présente dans 85 % (IC 95 %, 78 %-90 %) des cas, et la
tuméfaction dans 78 % (IC 95 %, 71 %-85 %) des cas. D'autres
symptômes, comme les sueurs et les frissons, sont faiblement sensibles,
à respectivement 27 % (IC 95 %, 20 %-34 %) et 19 % (IC 95 %, 15 %-24
%).
|
|

|
|
Tableau3.. Sensibilité des signes et symptômes*
|
|
|
Signes d'arthrite septique
Sept
études3,6,15,47,49-51
ont montré que la fièvre survient chez plus de 50 % des patients
(sensibilité, 57 %; IC 95 %, 52 %-62 %). Une étude
cas-témoin47
de 80 patients évaluait la fièvre comme un critère
d'examen physique chez des patients avec arthrite septique ou autre
arthropathie aiguë; 46 %des patients avec arthrite bactérienne de
culture positive avaient de la fièvre (température >
37,5°C). Dans la seule étude47 qui évaluait le RV de la
fièvre, l'arthrite septique était moins probable lorsque le
patient était fiévreux (RV, 0,67; IC 95 %, 0,43-1,00). Nous
n'avons trouvé aucune autre étude évaluant d'autres
résultats d'examen, comme la sensibilité à la palpation,
l'œdème ou l'amplitude fonctionnelle de l'articulation
atteinte.
Valeurs biologiques sériques
Il a été observé que les anomalies dans le nombre de
leucocytes périphériques, la VS et la CRP avaient une puissance
diagnostique limitée pour changer la probabilité pré-test
d'arthrite septique, principalement en raison de leur faible
spécificité. Dans une étude
prospective48
de 75 patients se présentant aux urgences avec une monoarthrite
aiguë, un nombre de leucocytes périphériques de plus de 10
000/µL augmentait imperceptiblement la probabilité d'arthrite
septique (RV, 1,4; IC 95 %, 1,1-1,8). La même étude montrait
qu'une SV supérieure à 30 mm/h augmentait également
imperceptiblement la probabilité d'arthrite septique (RV, 1,3; IC 95 %,
1,1-1,8).48
De même, une série castémoin rétrospective
démontrait qu'une CRP fortement élevée, de plus de 100
mg/L, augmentait légèrement la probabilité d'arthrite
septique (RV, 1,6; IC 95 %,
1,1-2,5).44
Taux de leucocytes et de polynucléaires dans le liquide synovial
Des taux de leucocytes graduellement plus élevés dans le
liquide synovial augmentent la probabilité d'arthrite septique (pour un
nombre de leucocytes < 25 000/µL: RV, 0,32; IC 95 %, 0,23-0,43; pour un
nombre de leucocytes 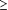 25000 µL: RV, 2,9; IC 95 %, 2,5-3,4; pour un
nombre de leucocytes > 50 000/µL: RV, 7,7; IC 95 %, 5,7-11,0; et pour un
nombre de leucocytes > 100 000/µL: RV, 28,0; IC 95 %, 12,0-66,0)
(Tableau 4). Quatre
études ont montré qu'un taux de polynucléaires d'au moins
90 % est associé à l'arthrite septique.45-47 La
probabilité d'arthrite septique était majorée avec un
pourcentage de polynucléaires d'au moins 90 % (RV, 3,4; IC 95 %,
2,8-4,2), et diminuait avec des polynucléaires inférieurs
à 90 % (RV, 0,34; IC 95 %, 0,25-0,47). 25000 µL: RV, 2,9; IC 95 %, 2,5-3,4; pour un
nombre de leucocytes > 50 000/µL: RV, 7,7; IC 95 %, 5,7-11,0; et pour un
nombre de leucocytes > 100 000/µL: RV, 28,0; IC 95 %, 12,0-66,0)
(Tableau 4). Quatre
études ont montré qu'un taux de polynucléaires d'au moins
90 % est associé à l'arthrite septique.45-47 La
probabilité d'arthrite septique était majorée avec un
pourcentage de polynucléaires d'au moins 90 % (RV, 3,4; IC 95 %,
2,8-4,2), et diminuait avec des polynucléaires inférieurs
à 90 % (RV, 0,34; IC 95 %, 0,25-0,47).
|
|

|
|
Tableau 4.. Caractéristiques diagnostiques des études du liquide
synovial
|
|
|
Autres marqueurs d'inflammation dans le sérum et le liquide synovial
Le Tableau 5 présente
les données de sensibilité et de spécificité
extraites, ainsi que les RV positifs et négatifs calculés pour
les autres résultats de tests biologiques du liquide synovial et
marqueurs d'inflammation. Les taux de glucose et de protéine du liquide
synovial ont été évalués par Söderquist et
coll44 dans une série de cas rétrospective, ainsi que par
Shmerling et coll46 dans une série de cas prospective et une
série de cas prospective et rétrospective. Le faible taux de
glucose du liquide synovial n'était pas sensible dans les 3
études (respectivement 64 %, 38 % et 44 %), et la
spécificité était de 85 % pour les 3 études. Les
taux de protéine du liquide synovial n'étaient
déterminés que pour 6 cas dans chaque groupe, et aucune
différence n'était observée dans l'étude de
Söderquist et coll. De même, les taux élevés de
protéine (> 3,0 g/dL) n'étaient ni sensibles ni
spécifiques dans les études de Shmerling et coll. Ces
études évaluaient également le taux de lactate
déshydrogénase, qui avait une sensibilité de 100 % pour
le diagnostic d'arthrite septique mais une faible spécificité,
seulement la moitié des cas étant une arthrite septique,
produisant de nombreux résultats faux-positifs.
|
|

|
|
Tableau 5.. Autres résultats d'analyses biologiques du liquide synovial
|
|
|
COMMENTAIRES
Notre revue systématique de la littérature montre que la
qualité des données décrivant les facteurs de risque,
l'interrogatoire, et l'examen physique dans le diagnostic de l'arthrite
septique est limitée. Seules 2 études, une cohorte prospective
de consultants
externe9 et
une série cas-témoin de patients hospitalisés,43 ont
évalué les facteurs de risque et identifié l'âge
supérieur à 80 ans, le diabète sucré, la
polyarthrite rhumatoïde, la chirurgie articulaire récente, la
prothèse de hanche ou de genou et/ou l'infection cutanée, ainsi
que l'infection à VIH-1, comme des facteurs de risque majeurs. La
plupart de ces facteurs de risque n'étaient utiles que lorsqu'ils
étaient présents (augmentant la probabilité d'arthrite
septique) et ne réduisaient pas substantiellement la probabilité
d'infection bactérienne lorsqu'ils étaient absents.
Deux études ont montré que la douleur articulaire et une
histoire de tuméfaction articulaire sont relativement sensibles dans le
diagnostic d'arthrite septique, mais aucune étude n'a traité la
spécificité de ces symptômes
(Tableau 3). Dans la pratique
clinique, il est bien connu que de nombreuses arthrites mono-articulaires
peuvent se présenter sous cette forme. Cependant, ces 2 symptômes
décrivent la population dans laquelle un diagnostic d'arthrite septique
devrait être envisagé. La sensibilité de la fièvre
en tant que mesure diagnostique pour l'arthrite bactérienne non
gonococcique n'était que de 57 %, suggérant que près de
la moitié des patients avec arthrite septique ne présenteront
pas de fièvre, et que l'absence de fièvre ne peut clairement pas
éliminer l'infection. En outre, compte tenu de sa faible
spécificité, la présence de fièvre ne peut pas
influencer la décision du clinicien dans le diagnostic de l'arthrite
septique (RV, 0,67; IC 95 %,
0,43-1,00).47
D'autres données de l'examen physique, comme les frissons et les
sueurs, ont une sensibilité encore plus réduite, et leur
spécificité n'a pas été évaluée
(Tableau 3). De même, les
résultats des analyses biologiques, comme le taux de leucocytes
périphériques, la SV et la CRP, avaient une sensibilité
élevée mais une très faible
spécificité.
L'interrogatoire et l'examen physique ne peuvent pas changer
substantiellement la probabilité pré-test d'arthrite septique
chez les patients présentant une douleur et une tuméfaction
articulaires aiguës. Dans la plupart des cas, la probabilité
pré-test d'arthrite septique (étendue, 8 %-27 %) n'est ni
suffisamment faible ni suffisamment élevée pour orienter
indubitablement le traitement. En conséquence, une arthrocentèse
avec analyse du liquide synovial recherchant le nombre de leucocytes et le
pourcentage de polynucléaires constitue le meilleur outil diagnostique
disponible pour détecter l'arthrite bactérienne en attendant les
résultats de la culture.
Les taux de glucose, de protéine et de lactate
déshydrogénase dans le liquide synovial ne sont pas informatifs.
D'autres marqueurs inflammatoires ont été étudiés,
mais ne sont pas facilement accessibles aux cliniciens, et n'ont donc pas
intéressé notre recherche dans la littérature. Les
dosages des cytokines, de TNF- (tumor necrosis factor (tumor necrosis factor  ), de
G-CSF, d'interleukine (IL) 8, d'IL-6, et d'IL-1β ont été
examinés pour voir si ces marqueurs pouvaient différencier
l'arthrite septique de l'arthrite micro-cristalline, de la polyarthrite
rhumatoïde, de l'arthrite réactionnelle, et du lupus. L'IL-6 et
l'IL-1β du liquide synovial démontraient une sensibilité
élevée, avec une performance de 100 %, mais leur
spécificité était plutôt faible, variant de 3 %
à 53 %. Il est intéressant de noter l'exception
constituée par le TNF- ), de
G-CSF, d'interleukine (IL) 8, d'IL-6, et d'IL-1β ont été
examinés pour voir si ces marqueurs pouvaient différencier
l'arthrite septique de l'arthrite micro-cristalline, de la polyarthrite
rhumatoïde, de l'arthrite réactionnelle, et du lupus. L'IL-6 et
l'IL-1β du liquide synovial démontraient une sensibilité
élevée, avec une performance de 100 %, mais leur
spécificité était plutôt faible, variant de 3 %
à 53 %. Il est intéressant de noter l'exception
constituée par le TNF- dans le liquide synovial. Dans
l'étude de cas prospective de Jeng et
coll,48
incluant 75 patients se présentant aux urgences avec une arthrite
aiguë, le TNF- dans le liquide synovial. Dans
l'étude de cas prospective de Jeng et
coll,48
incluant 75 patients se présentant aux urgences avec une arthrite
aiguë, le TNF- synovial avait une sensibilité de 95 % et
une spécificité de 71 % pour le diagnostic d'arthrite septique,
avec un RV de 3,3 (IC 95 %, 2,1-5,0). Bien que le TNF- synovial avait une sensibilité de 95 % et
une spécificité de 71 % pour le diagnostic d'arthrite septique,
avec un RV de 3,3 (IC 95 %, 2,1-5,0). Bien que le TNF- synovial puisse
être utile pour différencier l'arthrite septique d'autres
arthropathies inflammatoires, il ne peut pas être recommandé
actuellement en l'absence de données complémentaires, et
nécessiterait en outre d'être plus facilement disponible. synovial puisse
être utile pour différencier l'arthrite septique d'autres
arthropathies inflammatoires, il ne peut pas être recommandé
actuellement en l'absence de données complémentaires, et
nécessiterait en outre d'être plus facilement disponible.
La reproductibilité de la valeur diagnostique des taux de leucocytes
du liquide synovial dans 4 études menées dans des environnements
cliniques fortement différents suggère que ce test est simple et
généralisable. Les résultats de l'arthrocentèse
peuvent influencer la prise en charge clinique des patients
(c'est-à-dire l'initiation d'une antibiothérapie).
L'arthrocentèse est une procédure relativement bénigne,
dans laquelle les complications sont
rares.12,18,52-54
Les patients sont susceptibles de retirer un bénéfice
substantiel de ce test, en supposant que la destruction articulaire et la
morbidité liées à l'arthrite septique peuvent être
évitées avec un diagnostic précoce et un traitement
adéquat.
Les principales limites de notre étude résidaient dans
l'absence d'étude de qualité élevée parmi les
études incluses, et dans la difficulté d'établir une
méthode de référence idéale. Seules 3
études sur 8 étaient classées en preuve de niveau
I.42,46,48
La qualité limitée de ces études peut avoir
affecté les estimations rapportées relatives à
l'exactitude diagnostique dans un sens comme dans l'autre. Par ailleurs,
l'utilisation de la coloration de Gram et de la mise en culture comme test de
référence est problématique, dans la mesure où de
précédentes études ont suggéré une
sensibilité limitée à 29 % à 50 % pour la
coloration de
Gram,15,30,44,45,47
et une sensibilité potentiellement limitée à 82 % pour la
culture.45
L'utilisation d'un outil de référence inadéquat peut
entraîner une mauvaise classification des patients, avec une
surestimation ou une sous-estimation des RV rapportés. Actuellement, la
meilleure solution à ce problème consiste à utiliser
conjointement la coloration de Gram, la culture et le suivi clinique, pour
dépister les patients non diagnostiqués par ces deux
premières techniques seules.
Une autre limite significative était l'impossibilité de
stratifier diverses populations de patients au sein des études, pour
déterminer si les tests diagnostiques fonctionnent différemment
dans certains sous-groupes de patients. Ainsi, nous n'avons pas pu
déterminer si l'augmentation des leucocytes dans le liquide synovial
produisait un RV différent chez les patients avec arthrite septique par
ailleurs en bonne santé comparé à des patients avec
affection rhumatismale chronique, avec prothèse articulaire, ou
à des patients immunodéprimés. Cependant, 2 études
ont rapporté que ces populations sont à risque majoré.
Nous pensons qu'il est fondamental d'interroger les patients sur ces facteurs
de risque, dans la mesure où leur présence augmentera la
probabilité pré-test d'arthrite septique établie par le
clinicien et générera donc une probabilité post-test
différente.
Bien que notre étude ait été axée sur
l'arthrite bactérienne non gonococcique, 3 des études incluses
portaient sur un faible nombre de patients avec arthrite infectieuse à
Neisseria gonorrhoeae (24 sur 6 242 patients). Nous reconnaissons que
l'arthrite gonococcique peut avoir des caractéristiques diagnostiques
différentes de l'arthrite non gonococcique. Cependant, nous ne pensons
pas que l'inclusion de ce faible nombre de patients avec arthrite infectieuse
à N gonorrhoeae ait significativement affecté les RV globaux que
nous avons obtenus. Selon nous, il est fondamental que tous les cliniciens
obtiennent l'histoire sexuelle détaillée des patients
présentant une mono-arthrite avec tuméfaction aiguë, et
qu'ils initient un traitement pour une potentielle infection à N
gonorrhoeae chez les patients ayant des facteurs de risque connus.
RÉSOLUTION DES CAS
Cas n°1
La personne présentée dans le premier cas clinique a
été admise aux urgences avec une arthrite mono-articulaire du
genou. Le diagnostic différentiel inclut l'arthrite septique vs une
poussée de son arthrite rhumatoïde. La prévalence de
l'arthrite septique dans la population générale se
présentant aux urgences avec une douleur et une tuméfaction
articulaires aiguës est d'environ 18 % (milieu de l'étendue des
estimations de prévalence, 8 %-27 %). Du fait que cette patiente
souffre d'une polyarthrite rhumatoïde, elle présente un risque
majoré d'infection (RV, 2,5; IC 95 %, 2,0-3,1), et la première
probabilité d'arthrite septique peut être révisée
à 38 %.
Aucun résultat d'examen physique ni manoeuvre, comme l'amplitude
fonction-nelle ou le degré de gonflement, susceptible d'aider le
clinicien à établir l'étiologie de la monoarthrite n'a
été étudié. L'absence de fièvre ne conforte
pas le diagnostic, compte tenu de sa faible sensibilité et
spécificité dans le diagnostic d'arthrite septique. La patiente
présente un taux de leucocytes périphériques et une VS
élevés. Cependant, ces élévations peuvent
être dues à une arthrite bactérienne ou à une
polyarthrite rhumatoïde. Le taux de leucocytes synovial de 48 000/µL a
un RV de 2,9 (IC 95 %, 2,5-3,4) pour le diagnostic d'arthrite septique. Il est
important de noter que notre revue confirme qu'un faible taux de leucocytes
synovial ne permet pas d'éliminer le diagnostic d'arthrite septique.
Une formule leucocytaire synoviale devrait être prescrite, dans la
mesure où un pourcentage de polynucléaires supérieur
à 90 % renforcerait la suspicion d'arthrite bactérienne avec un
RV de 3,4 (IC 95 %, 2,8-4,2). Bien que nous ne sachions pas si le pourcentage
de polynucléaires est indépendamment utile lorsque le taux de
leucocytes synovial est élevé, le taux de 48 000/µL
observé chez la patiente augmente la probabilité de 38 %
à 64 %. La probabilité d'arthrite septique semble assez
élevée et les conséquences suffisamment
sévères pour qu'un diagnostic d'arthrite septique soit
posé en attendant les résultats de la mise en culture.
Cas n°2
Les facteurs de risque du patient, notamment l'âge supérieur
à 80 ans (RV, 3,5; IC 95 %, 1,8-7,0) et la présence de
diabète sucré (RV, 2,7; IC 95 % 1,0-6,9), suggère que la
probabilité d'arthrite septique est d'au moins 40 % si on
établit une probabilité pré-test de 18 %. Cependant, ce
patient diffère de la population générale par le fait
qu'il a un antécédent de diagnostic clinique de goutte; or la
goutte est beaucoup plus fréquente que l'arthrite
septique.18
Si un diagnostic de goutte semble probable, la plupart des cliniciens
établiraient une première probabilité d'arthrite septique
inférieure.
La fièvre est un signe non spécifique qui peut être
observé dans de nombreuses maladies, notamment les crises de goutte.
Compte tenu du fait que la goutte et l'infection peuvent être
concomitantes,28,55,56
les cliniciens doivent s'en remettre à leur propre jugement pour
traiter empiriquement la goutte ou effectuer un prélèvement de
liquide synovial pour évaluer l'arthrite septique, l'arthrite
cristalline, ou les deux. De nombreux cliniciens recommanderaient la
réalisation d'une arthrocentèse, compte tenu du fait que
l'établissement d'un diagnostic de goutte chez ce patient pourrait
être utile dans de futurs cas, et qu'une infection articulaire non
traitée peut avoir des conséquences dévastatrices.
CONCLUSION
Lors de l'évaluation d'un patient présentant une articulation
périphérique douloureuse et tuméfiée, la
pathologie sous-jacente d'une monoarthrite peut être difficile à
diagnostiquer par l'histoire clinique et l'examen seuls, en raison des signes
et symptômes non spécifiques. Les facteurs de risque
identifiables et l'arthrocentèse sont des plus utiles pour
prédire l'arthrite septique. Le taux de leucocytes et le pourcentage de
polynucléaires dans le liquide synovial sont notamment
extrêmement utiles pour diagnostiquer cette pathologie dans l'attente
des résultats de la coloration de Gram et de la mise en culture. Il
n'existe pas de données démontrant l'utilité des
symptômes du patient ou de l'examen physique dans le diagnostic
d'arthrite bactérienne non gonococcique. De nouvelles études
devront examiner méthodiquement la valeur diagnostique de l'histoire
clinique, de l'examen physique, et de nouveaux résultats de tests
biologiques du liquide synovial, pour déterminer si certaines
stratégies d'investigation sont susceptibles d'apporter des
bénéfices cliniquement valables chez les patients avec suspicion
d'arthrite septique.
Informations sur les auteurs
Correspondance: Mary E. Margaretten, MD, Division of Rheumatology,
U-384, University of California, 533 Parnassus Ave, San Francisco, CA
94143-0633
(mary.margaretten{at}ucsf.edu).
Voir aussi la page du patient.
FMC disponible en ligne à
www.jama.com
Rédacteurs en chef de la section l'Examen Clinique
Rationnel:
David L. Simel, MD, MHS, Durham Veterans Affairs Medical Center and Duke
University Medical Center, Durham, NC; Drummond Rennie, MD, Deputy Editor,
JAMA.
Contributions des auteurs: Le Dr Margaretten a eu un accès
complet à toutes les données de l'étude et accepte la
responsabilité de l'intégrité des données et de
l'exactitude de l'analyse des données.
Schéma et conception de l'étude: Margaretten,
Kohlwes, Bent.
Recueil des données: Margaretten.
Analyse et interprétation des données: Margaretten,
Kohlwes, Moore, Bent.
Rédaction du manuscrit: Margaretten.
Revue critique du manuscrit: Margaretten, Kohlwes, Moore, Bent.
Analyse statistique: Margaretten, Moore, Bent.
Supervision de l'étude: Kohlwes, Bent.
Lien financier: Aucun déclaré.
Financement/Soutien: Ce travail a bénéficié du soutien
sous la forme d'une bourse 1 K08 ATO1338-01 du National Center for
Complementary and Alternative Medicine (Dr Bent).
Rôle des sponsors: Aucune organisations ayant participé
au financement ou sponsor n'a joué un rôle dans le schéma
ou la conduite de l'étude, dans le recueil, la gestion, l'analyse ou
l'interprétation des données ni dans la préparation, la
revue ou l'approbation du manuscrit.
Remerciements: Nous remercions L. Brett Caram, MD, Durham Veterans
Administration Medical Center, Duke University Department of Medicine, Durham,
NC, et Carrie Tibbles, MD, Department of Emergency Medicine, Beth Israel
Deaconess Medical Center, Boston, Mass, pour leur revue et leurs commentaires
appropriés pour améliorer les versions antérieures du
manuscript. Aucune compensation n'a été donnée pour leurs
contributions.
Affiliations des auteurs: Division of Rheumatology (Dr
Margaretten), Prime Program, Department of Medicine, University of California,
San Francisco, and Department of Medicine, San Francisco Veterans
Administration Medical Center (Drs Kohlwes et Bent), et Department of
Epidemiology and Biostatistics, University of California, San Francisco (Dr
Moore).
BIBLIOGRAPHIE
 |  |
1. Lawrence RC, Helmick CG, Arnett FC, et al. Estimates of the
prevalence of arthritis and selected musculoskeletal disorders in the United
States. Arthritis Rheum.1998; 41:778
-799.
PUBMED
2. Baker DG, Schumacher HR Jr. Acute monoarthritis. N Engl
J Med. 1993;329:1013
-1020.
PUBMED
3. Gupta MN, Sturrock RD, Field M. A prospective 2-year study of 75
patients with adult-onset septic arthritis. Rheumatology
(Oxford). 2001;40:24
-30.
PUBMED
4. Swan A, Am H, Dieppe P. The value of synovial fluid assays in the
diagnosis of joint disease: a literature survey. Ann Rheum
Dis. 2002;61:493
-498.
FREE FULL TEXT
5. Weston VC, Jones AC, Bradbury N, Fawthrop F, Doherty M. Clinical
features and outcome of septic arthritis in a single UK Health District
1982-1991. Ann Rheum Dis.1999; 58:214
-219.
FREE FULL TEXT
6. Gupta MN, Sturrock RD, Field M. Prospective comparitive study of
patients with culture proven and high suspicion of adult onset septic
arthritis. Ann Rheum Dis.2003; 62:327
-331.
FREE FULL TEXT
7. Manshady BM, Thompson GR, Weiss JJ. Septic arthritis in a general
hospital 1966-1977. J Rheumatol.1980; 7:523
-530.
PUBMED
8. Li SF, Henderson J, Dickman E, Darzynkiewicz R. Laboratory tests in
adults with monoarticular arthritis: can they rule out a septic joint?
Acad Emerg Med.2004; 11:276
-280.
PUBMED
9. Kaandorp CJ, Krijnen P, Moens HJ, Habbema JD, van Schaardenburg D.
The outcome of bacterial arthritis: a prospective community-based study.
Arthritis Rheum.1997; 40:884
-892.
PUBMED
10. Morgan DS, Fisher D, Merianos A, Currie BJ. An 18 year clinical
review of septic arthritis from tropical Australia. Epidemiol
Infect. 1996;117:423
-428.
PUBMED
11. Scopelitis E, Martinez-Osuna P. Gonococcal arthritis.
Rheum Dis Clin North Am.1993; 19:363
-377.
PUBMED
12. Sack K. Monarthritis: differential diagnosis. Am J
Med. 1997;102(suppl
1A): 30S-34S.
PUBMED
13. Shmerling RH. Synovial fluid analysis: a critical reappraisal.
Rheum Dis Clin North Am.1994; 20:503
-512.
PUBMED
14. O'Brien JP, Goldenberg DL, Rice PA. Disseminated gonococcal
infection: a prospective analysis of 49 patients and a review of
pathophysiology and immune mechanisms. Medicine
(Baltimore). 1983;62:395
-406.
PUBMED
15. McCutchan HJ, Fisher RC. Synovial leukocytosis in infectious
arthritis. Clin Orthop Relat Res.1990; (257):226
-230.16. Dubost JJ, Soubrier M, De Champs C, Ristori JM, Bussiere JL,
Sauvezie B. No changes in the distribution of organisms responsible for septic
arthritis over a 20 year period. Ann Rheum Dis.2002; 61:267
-269.
FREE FULL TEXT
17. Goldenberg DL. Septic arthritis. Lancet.1998; 351:197
-202.
PUBMED
18. Klippel JH, Weyand CM, Crofford LJ, Stone JH. Arthritis
Foundation: Primer on the Rheumatic Diseases. 12th ed. Atlanta,
Ga: Arthritis Foundation; 2001.19. Bong D, Bennett R. Pseudogout mimicking systemic disease.
JAMA. 1981;246:1438
-1440.
FREE FULL TEXT
20. Masuda I, Ishikawa K. Clinical features of pseudogout attack: a
survey of 50 cases. Clin Orthop Relat Res.1988; (229):173
-181.21. Frischnecht J, Steigerwald JC. High synovial fluid white blood cell
counts in pseudogout; possible confusion with septic arthritis.
Arch Intern Med.1975; 135:298
-299.
FREE FULL TEXT
22. Cathcart ES. Fever and arthritis. Compr
Ther. 1979; 5:55
-59.
PUBMED
23. Weinberger A, Kesler A, Pinkhas J. Fever in various rheumatic
diseases. Clin Rheumatol.1985; 4:258
-266.
PUBMED
24. Rousseau I, Cardinal EE, Raymond-Tremblay D, Beauregard CG,
Braunstein EM, Saint-Pierre A. Gout: radiographic findings mimicking
infection. Skeletal Radiol.2001; 30:565
-569.
PUBMED
25. Graif M, Schweitzer ME, Deely D, Matteucci T. The septic versus
nonseptic inflamed joint: MRI characteristics. Skeletal
Radiol. 1999;28:616
-620.
PUBMED
26. Smetana GW, Shmerling RH. Does this patient have temporal
arthritis? JAMA.2002; 287:92
-101.
FREE FULL TEXT
27. Holleman DR Jr, Simel DL. Does the clinical examination predict
airflow limitation? JAMA.1995; 273:313
-319.
FREE FULL TEXT
28. Yu KH, Luo SF, Liou LB, et al. Concomitant septic and gouty
arthritis: an analysis of 30 cases. Rheumatology
(Oxford). 2003;42:1062
-1066.
PUBMED
29. Yu LP, Bradley JD, Hugenberg ST, Brandt KD. Predictors of mortality
in non-post-operative patients with septic arthritis. Scand J
Rheumatol. 1992;21:142
-144.
PUBMED
30. Faraj AA, Omonbude OD, Godwin P. Gram staining in the diagnosis of
acute septic arthritis. Acta Orthop Belg.2002; 68:388
-391.
PUBMED
31. Brandt KD, Cathcart ES, Cohen AS. Gonococcal arthritis: clinical
features correlated with blood, synovial fluid and genitourinary cultures.
Arthritis Rheum.1974; 17:503
-510.
PUBMED
32. Ross JJ, Shamsuddin H. Sternoclavicular septic arthritis: review of
180 cases. Medicine (Baltimore).2004; 83:139
-148.
PUBMED
33. Ryan MJ, Kavanagh R, Wall PG, Hazleman BL. Bacterial joint
infections in England and Wales: analysis of bacterial isolates over a four
year period. Br J Rheumatol.1997; 36:370
-373.
FREE FULL TEXT
34. Peters RH, Rasker JJ, Jacobs JW, Prevo RL, Karthaus RP. Bacterial
arthritis in a district hospital. Clin Rheumatol.1992; 11:351
-355.
PUBMED
35. Freed JF, Nies KM, Boyer RS, Louie JS. Acute mono-articular
arthritis: a diagnostic approach. JAMA.1980; 243:2314
-2316.
FREE FULL TEXT
36. Sharma M, Leirisalo-Repo M. Arthritis patient as an emergency case
at a university hospital. Scand J Rheumatol.1997; 26:30
-36.
PUBMED
37. Hsieh YS, Yang SF, Lue KH, Lu KH. Clinical correlation with the
PA/plasmin system in septic arthritis of the knee. Clin Orthop
Relat Res. 2006;447:172
-178.
PUBMED
38. Goldenberg DL, Cohen AS. Synovial membrane histopathology in the
differential diagnosis of rheumatoid arthritis, gout, pseudogout, systemic
lupus erythematosus, infectious arthritis and degenerative joint disease.
Medicine (Baltimore).1978; 57:239
-252.
PUBMED
39. Gratacós J, Vila J, Moya F, et al. D-lactic acid in synovial
fluid: a rapid diagnostic test for bacterial synovitis. J
Rheumatol. 1995;22:1504
-1508.
PUBMED
40. Brook I, Reza MJ, Bricknell KS, Bluestone R, Finegold SM. Synovial
fluid lactic acid: a diagnostic aid in septic arthritis. Arthritis
Rheum. 1978;21:774
-779.
PUBMED
41. Mossman SS, Coleman JM, Gow PJ. Synovial fluid lactic acid in
septic arthritis. N Z Med J.1981; 93:115
-117.
PUBMED
42. Kaandorp CJ, Van Schaardenburg D, Krijnen P, Habbema JD, van de
Laar MA. Risk factors for septic arthritis in patients with joint disease: a
prospective study. Arthritis Rheum.1995; 38:1819
-1825.
PUBMED
43. Saraux A, Taelman H, Blanche P, et al. HIV infection as a risk
factor for septic arthritis. Br J Rheumatol.1997; 36:333
-337.
FREE FULL TEXT
44. Söderquist B, Jones I, Fredlund H, Vikerfors T. Bacterial or
crystal-associated arthritis? discriminating ability of serum inflammatory
markers. Scand J Infect Dis.1998; 30:591
-596.
PUBMED
45. Krey PR, Bailen DA. Synovial fluid leukocytosis: a study of
extremes. Am J Med.1979; 67:436
-442.
PUBMED
46. Shmerling RH, Delbanco TL, Tosteson AN, Trentham DE. Synovial fluid
tests: what should be ordered? JAMA.1990; 264:1009
-1014.
FREE FULL TEXT
47. Kortekangas P, Aro HT, Tuominen J, Toivanen A. Synovial fluid
leukocytosis in bacterial arthritis vs. reactive arthritis and rheumatoid
arthritis in the adult knee. Scand J Rheumatol.1992; 21:283
-288.
PUBMED
48. Jeng GW, Wang CR, Liu ST, et al. Measurement of synovial tumor
necrosis factor-alpha in diagnosing emergency patients with bacterial
arthritis. Am J Emerg Med.1997; 15:626
-629.
PUBMED
49. Schlapbach P, Ambord C, Blochlinger AM, Gerber NJ. Bacterial
arthritis: are fever, rigors, leucocytosis and blood cultures of diagnostic
value? Clin Rheumatol.1990; 9:69
-72.
PUBMED
50. Rosenthal J, Bole GG, Robinson WD. Acute non-gonococcal infectious
arthritis: evaluation of risk factors, therapy, and outcome.
Arthritis Rheum.1980; 23:889
-897.
PUBMED
51. Deesomchok U, Tumrasvin T. Clinical study of culture-proven cases
of non-gonococcal arthritis. J Med Assoc Thai.1990; 73:615
-623.
PUBMED
52. Schumacher HR Jr. Arthritis of recent onset: a guide to evaluation
and initial therapy for primary care physicians. Postgrad
Med. 1995;97:52
-54, 57-59, 63.
PUBMED
53. Till SH, Snaith ML. Assessment, investigation, and management of
acute monoarthritis. J Accid Emerg Med.1999; 16:355
-361.
FREE FULL TEXT
54. Thumboo J, O'Duffy JD. A prospective study of the safety of joint
and soft tissue aspirations and injections in patients taking warfarin sodium.
Arthritis Rheum.1998; 41:736
-739.
PUBMED
55. Lee CH, Chen YJ, Ueng SW, Hsu RW. Septic arthritis of the ankle
joint. Chang Gung Med J.2000; 23:420
-426.
PUBMED
56. Jones A, Henderson MJ, Berman P, Doherty M. Septic arthritis
complicating apatite associated destructive arthropathy. Ann Rheum
Dis. 1990;49:1005
-1007.
FREE FULL TEXT
|